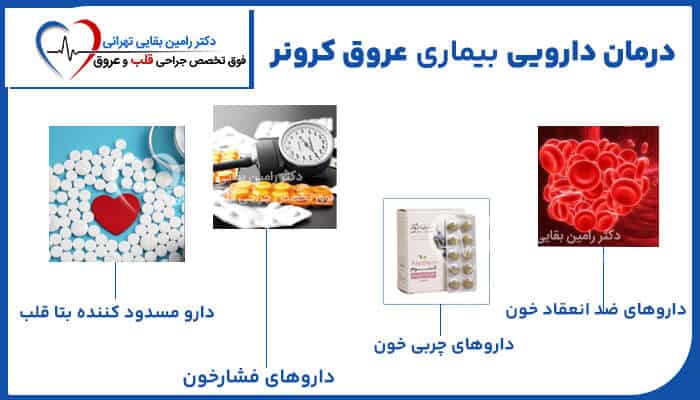
رابطه آلاینده های فلزی با بیماری های قلبی
بر اساس مطالعهای جدید، قرار گرفتن در معرض فلزات ناشی از آلودگی محیطی با افزایش تجمع کلسیم در شریانهای کرونر در سطحی که با عوامل خطر سنتی مثه سیگار کشیدن و دیابت قابل مقایسه س، مرتبط هس.
این یافته ها نشون داده که فلزات در بدن با پیشرفت تجمع پلاک در شریان ها مرتبطن و به طور بالقوه یه استراتژی جدید برای مدیریت و پیشگیری از تصلب شرایین ارائه میدن.
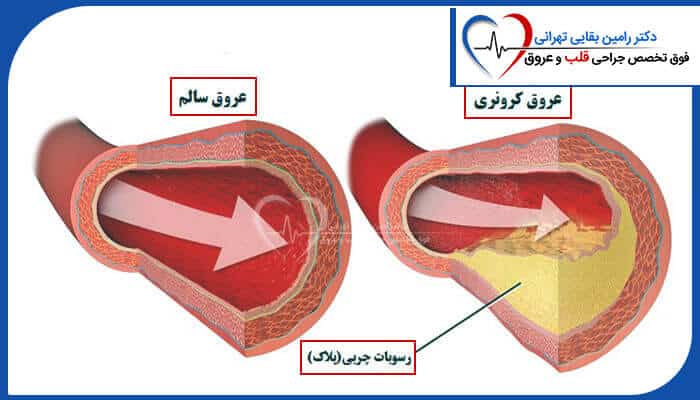
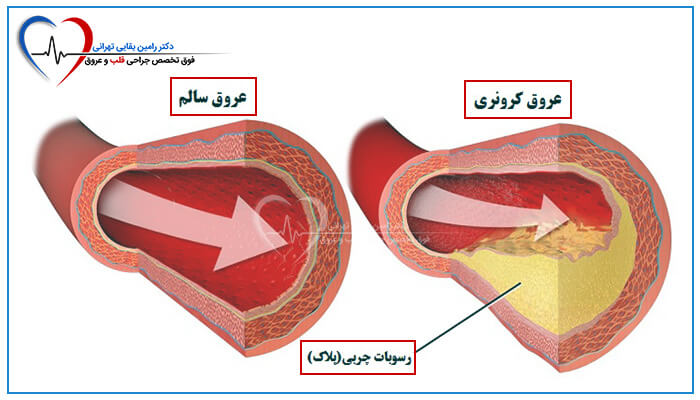
آترواسکلروز شرایطی هس که در اون شریان ها به دلیل تجمع پلاک باریک و سخت میشه و می تونه جریان خون رو محدود کنه و باعث تشکیل لخته خون بشه.
یه علت زمینه ای حملات قلبی، سکته مغزی و بیماری شریان محیطی (PAD)، شایع ترین اشکال بیماری قلبی عروقی (CVD) هس.
آترواسکلروز باعث ایجاد کلسیم شریان کرونر (CAC) میشه که می تونه در طول زمان به صورت غیر تهاجمی اندازه گیری شه تا حوادث قلبی آینده رو پیش بینی کنه.
قرار گرفتن در معرض آلاینده های محیطی مثه فلزات یه عامل خطر جدید شناخته شده برای CVD هس، اما تحقیقات زیادی در مورد ارتباط اون با CAC وجود نداره.
محققان در این مطالعه به دنبال تعیین چگونگی تأثیر سطوح فلزات ادراری، بیومارکرهای قرار گرفتن در معرض فلز و دوزهای داخلی فلزات بر CAC بودن.
محققان از دادههای مطالعه چند قومیتی آترواسکلروز (MESA)، ردیابی 6418 مرد و زن 45 تا 84 ساله از پیشینههای نژادی مختلف و عاری از CVD بالینی برای اندازهگیری سطوح فلزات ادراری در ابتدای مطالعه در سالهای 2000-2002 استفاده کردن.
فلزات غیر ضروری (کادمیم، تنگستن، اورانیوم) و ضروری (کبالت، مس، روی) را که هر دو در جمعیت های ایالات متحده رایجن و با CVD مرتبط هستن، مورد بررسی قرار دادن.
آلودگی گسترده کادمیوم، تنگستن، اورانیوم، کبالت، مس و روی ناشی از مصارف کشاورزی و صنعتی مثه کودها، باتریها، تولید نفت، جوشکاری، معدن و تولید انرژی هستهای هس.
دود تنباکو منبع اصلی قرار گرفتن در معرض کادمیوم هس.
نتایج شواهدی رو نشون میده که قرار گرفتن در معرض فلز ممکنه با افزایش کلسیفیکاسیون کرونری با آترواسکلروز در طی ده سال مرتبط باشه.
در مقایسه با بالاترین و پایینترین چارک کادمیوم ادرار، سطوح CAC 51 درصد در ابتدا و 75 درصد بیشتر در طول دوره ده ساله بود.
برای تنگستن ادرار، اورانیوم و کبالت، سطوح CAC متناظر در دوره 10 ساله به ترتیب 45 درصد، 39 درصد و 47 درصد بیشتر بود.
برای مس و روی، پس از تعدیل عوامل خطرزای قلبی عروقی مثه فشار خون و داروهای فشار خون، کلسترول بالا و دیابت، برآوردهای مربوطه به ترتیب از 55 درصد به 33 درصد و از 85 درصد به 57 درصد کمتر شد.
مقدار فلز ادرار هم بر اساس ویژگی های جمعیتی متفاوت بود. سطوح بالاتر فلزات ادراری در شرکت کنندگان مسن تر، شرکت کنندگان چینی و کسانی که تحصیلات کمتری داشتن دیده شد.
شرکت کنندگان از لس آنجلس به طور قابل توجهی سطوح تنگستن و اورانیوم ادرار و سطوح کادمیوم، کبالت و مس بالاتری داشتند.
"آلودگی بزرگترین خطر زیست محیطی برای سلامت قلب و عروق است".
با توجه به شیوع گسترده این فلزات به دلیل فعالیتهای صنعتی و کشاورزی، این مطالعه خواستار افزایش آگاهی و اقدامات نظارتی برای کمتر قرار گرفتن در معرض و محافظت از سلامت قلب و عروق هس.
بیماری قلبی عروقی در حال حاضر علت اصلی مرگ و میر در سراسر جهان هس و مسئول حدود 32 درصد از کل مرگ و میرها در سراسر جهان هس.
تحقیقات قبلی نشون میده که عوامل خطر زیادی برای بیماری قلبی وجود داره، از جمله قرار گرفتن در معرض آلاینده های محیطی مثه آلودگی هوا، دود سیگار، آفت کش ها و آلاینده های شیمیایی.
تحقیقات گذشته همچنین قرار گرفتن در معرض فلزات سنگین مثه سرب، کادمیوم و آرسنیک رو با افزایش خطر بیماری قلبی مرتبط می دونن.
چگونه می تونیم قرار گرفتن در معرض آلودگی فلزات رو کمتر کنیم؟
بسیاری از مطالعاات گذشته در مورد مواد خاصی مثه آلودگی ذرات معلق در هوا انجام شده و اخیراً مطالعات نشون داده که این ارتباط نه تنها بین ذرات موجود در هوا، بلکه فقط تجمع فلز در بدن وجود داره.
این مطالعه با بررسی انواع مختلف آلودگی های فلزی و ایجاد بیماری آترواسکلروتیک که از طریق کلسیم کرونری اندازه گیری میشه.
بنابراین فقط انواع مختلفی از قرار گرفتن در معرض آلودگی رو که می تونه خطر قلبی عروقی رو زیاد کنه، نشون میده. چیزی که هنوز مشخص نیس اینه که مردم دقیقا چگونه در معرض این فلزات قرار می گیرن.
آلودگی فلزی در سیستم هوا، آب و مواد غذایی ما یه مشکل جدیه، اما اقداماتی وجود داره که افراد می تونن برای محدود کردن قرار گرفتن در معرض شخصی خود انجام بدن.
به طور شگفت انگیزی، بلع غیر عمدی گرد و غبار خونگی می تونه منبع اصلی قرار گرفتن در معرض آلاینده ها باشه.
میتوانید با جاروبرقی و تمیز کردن منظم سطح گرد و غبار رو در خونهتون پایین نگه دارین، و میتونین کفشهاتون رو بیرون منزل نگه دارین تا از ردیابی خاکهای آلوده جلوگیری شه.
شستن دستها قبل از خوردن غذا هم مهمه.
عادات سالم رو انتخاب کنیدن.
غذاها و نوشیدنی های سالم رو انتخاب کنین.
برای کمک به پیشگیری از بیماری قلبی و عوارض اون، وعده های غذایی و میان وعده های سالم رو انتخاب کنین. حتما میوه و سبزیجات تازه و کمتر غذاهای فرآوری شده مصرف کنین.
خوردن مقدار زیادی غذاهای حاوی چربی اشباع شده و چربی ترانس ممکنه به بیماری قلبی کمک کنه.
خوردن غذاهای سرشار از فیبر و چربی های اشباع شده کم، بدون چربی ترانس و بدون کلسترول می تونه به جلوگیری از کلسترول بالا کمک کنه.
محدود کردن نمک (سدیم) در رژیم غذایی به کمتر شدن فشار خون شما کمک می کنه.
محدود کردن قند در رژیم غذایی می تونه سطح قند خون تون و برای پیشگیری یا کنترل دیابت کمتر کنه.
الکل مصرف نکنین که می تونه فشار خون تون و زیاد کنه.
وزن مناسبی داشته باشین.
افراد دارای اضافه وزن یا چاقی بیشتر در معرض خطر ابتلا به بیماری قلبی هستن. حمل وزن اضافی می تونه فشار بیشتری رو بر قلب و عروق خونی وارد کنه.
برای این که بفهمین وزن شما در محدوده سالمی هس، می تونین شاخص توده بدنی (BMI) تون و محاسبه کنین.
فعالیت بدنی منظم داشته باشین.
فعالیت بدنی می توانه به شما در حفظ وزن سالم و کاهش فشار خون، کلسترول و قند خون کمک کنه.
برای بزرگسالان، جراح عمومی دو ساعت و نیم دقیقه ورزش با شدت متوسط، مثه پیاده روی سریع یا دوچرخه سواری، هر هفته پیشنهاد می کنه. کودکان و نوجوانان باید روزانه یه ساعت فعالیت بدنی داشته باشن.
سیگار نکشین. سیگار کشیدن خطر ابتلا به بیماری های قلبی رو تا حد زیادی افزایش میده.
اگه سیگاری نیستین، شروع نکنین. اگه سیگار می کشین، ترک سیگار خطر ابتلا به بیماری قلبی رو کاهش میده. پزشک میتونه راههایی رو برای کمک به ترک سیگار پیشنهاد کنه.
مراقب شرایط پزشکی تون باشین. اگه کلسترول بالا، فشار خون بالا یا دیابت دارین، اقداماتی رو برای کاهش خطر بیماری قلبی انجام بدین. کلسترول تون و بررسی کنین.
پزشک شما باید سطح کلسترول خون شما رو حداقل هر چهار تا شش سال یکبار آزمایش کنه.
اگه قبلاً تشخیص داده شده که کلسترول بالا دارین یا سابقه خانوادگی این بیماری رو دارین، ممکنه لازم باشه که کلسترول تون و بیشتر چک کنین.
با پزشک تون در مورد این آزمایش خون ساده صحبت کنین. اگه کلسترول بالا دارین، داروها و تغییرات سبک زندگی می تونه به کاهش خطر ابتلا به بیماری قلبی کمک کنه.
فشار خون تون و چک کنین. فشار خون بالا معمولاً هیچ علامتی نداره، پس به طور منظم اونو بررسی کنین.
اگه هرگز فشار خون بالا یا سایر عوامل خطر بیماری قلبی نداشتین، پزشک شما باید حداقل هر دو سال یه بار فشار خون تون و اندازه گیری کنه.
اگه فشار خون بالا در شما تشخیص داده شده، پزشک تون فشار خون شما رو بیشتر اندازه گیری می کنه تا وضعیت تون تحت کنترل باشه.
با پزشک تون در مورد اینکه چند بار باید فشار خون تون و چک کنین صحبت کنین. می تونین اونو در مطب پزشک، داروخانه یا خونه بررسی کنین.
اگه فشار خون بالا دارین، پزشک شما ممکنه تغییراتی رو در سبک زندگی شما توصیه کنه، مثه کاهش سدیم در رژیم غذایی. پزشک شما همچنین ممکنه دارویی برای کمک به کاهش فشار خون شما تجویز کنه.
دیابت تون و مدیریت کنین. اگه دیابت دارین، سطح قند خون تون و به دقت کنترل کنین. با پزشک خود در مورد گزینه های درمانی صحبت کنین.
پزشک شما ممکنه تغییرات خاصی در سبک زندگی برای کمک به کنترل قند خون شما توصیه کنه. این اقدامات به کاهش خطر ابتلا به بیماری قلبی کمک می کنه.
داروهاتون و طبق دستور مصرف کنین. اگه برای درمان کلسترول خون، فشار خون بالا یا دیابت دارویی مصرف می کنین، دستورالعمل های پزشک تون و به دقت دنبال کنین.
اگه چیزی رو متوجه نشدین همیشه سوال بپرسین. هرگز بدون مشورت با پزشک، پرستار یا داروساز خود، مصرف دارو رو قطع نکنین.
دکتر رامین بقایی متخصص جراحی عمومی و فوق تخصص جراحی قلب و عروق (کودکان و بزرگسالان) میباشد.
آدرس: تهران،خیابان نلسون ماندلا (جردن)، بالاتر از تقاطع حقانی، خیابان پدیدار، پلاک ۶۲، طبقه سوم، واحد ۳۳
ایمیل: info @ dr-baghaei.com
اینستاگرام: dr.ramin.baghaei