انواع عمل تعویض دریچه قلب
تعویض دریچه قلب جراحی برای جایگزینی دریچه قلب بیمار یا آسیب دیده با یک وسیله مصنوعی جدید است.
دریچه جدید قلب کار دریچه معیوب را بر عهده می گیرد و علائم شما را درمان می کند و از قلب شما در برابر آسیب محافظت می کند.
متخصص قلب یا جراح قلب شما ممکن است تعویض دریچه قلب را توصیه کند اگر بیماری دریچه شما شدید است و علائمی را ایجاد می کند که زندگی روزمره شما را تحت تاثیر قرار می دهد یا اگر می تواند باعث عوارض خطرناکی مانند ریتم غیر طبیعی یا نارسایی قلبی شود.
دریچه های قلب
قلب چهار دریچه دارد. همه دریچه ها برای حفظ جریان خون مناسب در قلب کار می کنند.
آنها به عنوان دروازه عمل می کنند و با ضربان قلب باز و بسته می شوند تا اطمینان حاصل شود که خون در یک جهت جریان دارد و به عقب نشت نمی کند.
دریچه ها عبارتند از:
دریچه آئورت: در سمت چپ قلب بین بطن چپ (حفره تحتانی) و آئورت، شریان اصلی که خون غنی از اکسیژن را از قلب به بدن می رساند.
دریچه میترال: در سمت چپ قلب بین دهلیز چپ (حفره فوقانی) و بطن چپ (حفره تحتانی)
دریچه ریوی: در سمت راست قلب بین بطن راست و شریان ریوی که خون را از قلب به ریه ها می برد تا اکسیژن را جمع آوری کند.
دریچه سه لتی: در سمت راست قلب بین دهلیز راست و بطن راست
هنگامی که یک دریچه باریک می شود و نمی تواند به درستی باز شود جریان خون را محدود می کند. به عنوان مثال تنگی آئورت نامیده می شود جایی که دریچه آئورت تحت تأثیر قرار می گیرد.
اگر دریچه نتواند به درستی بسته شود ممکن است خون به سمت عقب نشت کند که به عنوان نارسایی یا نارسایی شناخته می شود.
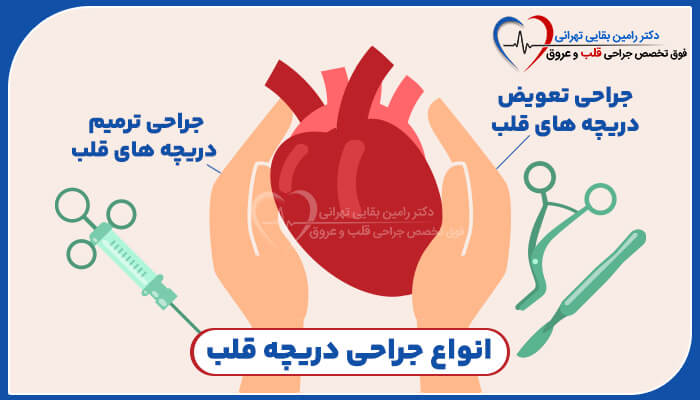
جایگزینی دریچه قلب جراحی برای جایگزینی دریچه قلب معیوب با یک دستگاه مصنوعی جدید ساخته شده از مواد مصنوعی یا بافت حیوانی است.
تعویض دریچه قلب می تواند تنگی و نارسایی دریچه را درمان کند.
در اکثر انواع تعویض دریچه قلب جراح شما دریچه معیوب را برمی دارد و آن را با یک دریچه مصنوعی جدید جایگزین می کند.
با این حال، در کاشت دریچه ترانس آئورت یا TAVI جراح شما یک دریچه جدید را در داخل دریچه آئورت موجود قرار می دهد معمولاً به عنوان درمان تنگی آئورت.
انواع تعویض دریچه ها
دریچه های مصنوعی از بافت حیوانی یا مواد مصنوعی ساخته می شوند. جراح شما با در نظر گرفتن سن شما و اینکه آیا از مصرف داروهای رقیق کننده خون راضی هستید یکی را توصیه می کند.
دریچه های مکانیکی: این دریچه های با دوام از مواد مصنوعی ساخته شده اند. آنها معمولا بیش از بیست سال دوام می آورند بنابراین می توانند برای افراد جوان بهتر باشند.
آنها با ترومبوز مرتبط هستند بنابراین اگر دریچه مکانیکی دارید باید تا آخر عمر از داروهای رقیق کننده خون استفاده کنید.
دریچه های بیولوژیکی یا پروتز زیستی: این دریچه ها از بافت حیوانی معمولاً از خوک یا گاو ساخته می شوند.
آنها سریعتر از دریچه های مکانیکی فرسوده می شوند اما خطر لخته شدن آنها کاهش می یابد بنابراین داروهای رقیق کننده خون طولانی مدت معمولاً ضروری نیستند.
تعویض دریچه جراحی درمان قطعی اکثر بیماری های دریچه ای محسوب می شود.
جراح می تواند نوع دریچه ای را که نیازهای شما را برآورده می کند کاشت کند و جراحی امید به زندگی و کیفیت زندگی را بهبود می بخشد. با این حال جراحی بزرگ خطراتی دارد.
جایگزینی دریچه علاوه بر عوارض معمول جراحی عفونت و خونریزی با موارد زیر مرتبط است:
- سکته
- ترومبوز
- مشکلات کلیوی
- آریتمی های قلبی
متأسفانه برخی از افراد به دنبال جراحی تعویض دریچه جان خود را از دست خواهند داد. مطالعات نشان می دهد که حدود 2 درصد از افراد پس از تعویض دریچه آئورت دچار عوارض کشنده می شوند.
این رقم نگران کننده به نظر می رسد اما مهم است که به یاد داشته باشید که این کمتر از خطرات عدم درمان بیماری شدید دریچه است.
شانس ابتلا به یک عارضه نامطلوب بزرگ یا مرگ را می توان قبل از عمل با استفاده از یک سیستم ریاضی به نام EuroSCORE محاسبه کرد.
هر چه بیمار جوان تر و سالم تر باشد احتمال ابتلا به عوارض بزرگ کمتر است.
جراحی تعویض دریچه کم تهاجمی یا سوراخ کلید
جراحی سوراخ کلید اغلب برای جایگزینی دریچه های میترال و سه لتی انجام می شود.
جراح قلب شما با بیهوشی عمومی عمل می کند و دستگاه بای پس قلب و ریه کار قلب و ریه های شما را بر عهده می گیرد.
جراح چندین برش کوچک در دیواره قفسه سینه شما ایجاد می کند از جمله یک برش بزرگتر 5 سانتی متری. آنها یک دوربین کوچک را از طریق برش بزرگتر وارد می کنند.
این تصاویر را به یک مانیتور رله می کند. جراح با استفاده از ابزارهای ظریفی که از طریق برش های دیگر وارد می شود دریچه را تعویض می کند.
جراحی کم تهاجمی معمولاً منجر به درد کمتر بعد از عمل، بستری کوتاه تر در بیمارستان، بهبودی سریعتر، عوارض کمتر و نتیجه زیبایی بهتر نسبت به جراحی باز سنتی میشود.
با این حال برای همه مناسب نیست و در حدود یک نفر از هر 50 نفر جراح ممکن است مجبور شود به یک عمل باز تبدیل شود.
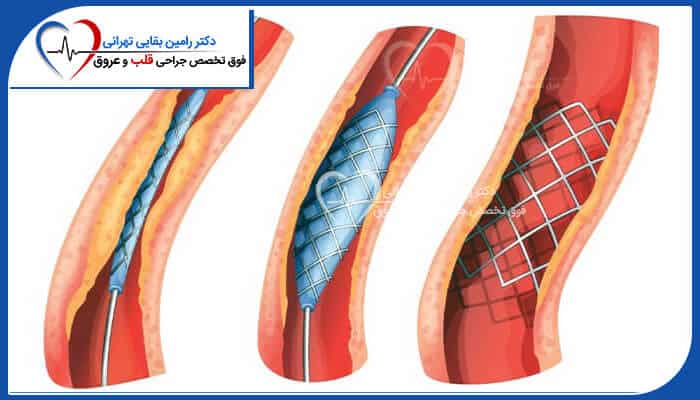
کاشت دریچه آئورت ترانس کاتتر (TAVI)
TAVI یک روش کم تهاجمی برای جایگزینی دریچه آئورت و درمان تنگی دریچه آئورت است.
TAVI توسط یک متخصص قلب پس از بحث با تیمی متشکل از متخصصان قلب، جراحان قلب، رادیولوژیست ها و سایر متخصصان انجام می شود.
TAVI ممکن است تحت بیهوشی عمومی یا آرام بخش انجام شود.
جراح یک دریچه جدید را بدون باز کردن قفسه سینه وارد قلب شما می کند.
آنها با استفاده از کاتتری که از طریق رگ خونی در کشاله ران، بازو یا شانه وارد می شود به قلب دسترسی پیدا می کنند.
در TAVI جراح دریچه موجود را با گسترش یک بالون باز می کند.
سپس یک دریچه بیولوژیکی را در دریچه موجود کاشت می کنند. دریچه مصنوعی دریچه قدیمی را صاف می کند و عملکرد آن را بر عهده می گیرد.
به عنوان یک روش کمتر تهاجمی TAVI شامل اقامت کوتاهتر در بیمارستان و بهبودی سریعتر است.
با این حال از دریچه های پروتز زیستی استفاده می کند که ممکن است تا زمانی که همتایان آنها از طریق یک روش باز وارد شده اند دوام نداشته باشند.
TAVI بیشتر برای درمان تنگی آئورت در افرادی که برای یک عمل تهاجمی بسیار مسن، ضعیف یا بیمار هستند استفاده می شود.
با این حال موسسه ملی بهداشت و مراقبت در حال حاضر در حال بررسی توصیه گسترش استفاده از آن به افرادی با خطرات جراحی متوسط یا کم است.
افراد پس از جراحی تعویض دریچه قلب چه بخورند؟
پس از جراحی تعویض دریچه قلب پزشک معمولاً افراد را تشویق می کند که هر چه زودتر غذا خوردن را از سر بگیرند.
این ممکن است شامل غذاهایی مانند میوه ها، سبزیجات، غلات کامل و پروتئین های بدون چربی باشد.
جراحی تعویض دریچه قلب روشی است که افراد ممکن است در صورت ابتلا به بیماری دریچه ای قلب به آن نیاز داشته باشند.
این به شرایطی اشاره دارد که در آن دریچه های قلب به دلیل آسیب یا بیماری به درستی کار نمی کنند.
دریچه های قلب با ضربان قلب باز و بسته می شوند تا خون جریان یابد. با این حال آسیب می تواند باعث نشت آنها شود.
این ممکن است منجر به بسته نشدن درست دریچه قلب شود که می تواند باعث شود مقداری خون از طریق آن برگردد.
حدود 2.5٪ از جمعیت ایالات متحده به بیماری دریچه ای قلب مبتلا هستند و برخی ممکن است نیاز به جراحی داشته باشند.
چندین گزینه جراحی در دسترس است از جمله قرار دادن دریچه مکانیکی یا استفاده از یکی از اهداکنندگان بافت انسانی یا حیوان.
پزشکان همچنین می توانند یک دریچه سالم را از قلب فرد به موقعیت جدیدی منتقل کنند.
پس از جراحی پیروی از دستورالعمل های پزشک در مورد مراقبت های بعد از عمل برای اطمینان از بهبود موفقیت آمیز مهم است.
این می تواند شامل پیروی از یک الگوی غذایی مناسب برای کمک به سلامت قلب و عروق باشد.
یک برنامه غذایی سالم و متنوع می تواند برای سلامت قلب و عروق مفید باشد و به جلوگیری از عوارض کمک کند.
این مقاله بر روی گزینه های معقول غذا خوردن بعد از جراحی تعویض دریچه قلب و غذاهای محدود تمرکز دارد.
منبع مورد اعتماد انجمن قلب آمریکا (AHA) مردم را تشویق می کند که در اسرع وقت پس از جراحی خوردن و نوشیدن را از سر بگیرند.
آنها به افراد منبع معتبر توصیه می کنند که در طول دوران نقاهت خود از انواع غذاهای سالم برای سوخت رسانی به رشد و ترمیم سلول ها استفاده کنند.
با توجه به راهنمای رژیم غذایی 2021 AHA منبع معتبر برای بهبود سلامت قلب و عروق غذاهای زیر ممکن است مفید باشد:
- غذاهای کم فرآوری شده
- ماهی و غذاهای دریایی
- لبنیات کم چرب یا بدون چربی
- برش های بدون چربی گوشت و مرغ
- روغن های گیاهی مایع در حد اعتدال
- انواع میوه ها و سبزیجات، به ویژه انواع تیره غنی از آنتی اکسیدان
- غلات کامل مانند برنج قهوه ای، کینوآ، جو دوسر، گندم سیاه، جو، نان سبوس دار
- پروتئین های سالم عمدتاً از گیاهان، از جمله سویا، لوبیا، عدس، نخود فرنگی، آجیل و دانه ها
غذاهایی که باید بعد از جراحی تعویض دریچه قلب پرهیز کنید.
افراد باید با تیم مراقبت های بهداشتی خود در مورد غذاها و نوشیدنی هایی که پیشنهاد می کنند پس از جراحی محدود یا اجتناب کنند صحبت کنند.
برای مثال پزشک ممکن است اجتناب از الکل، کافئین و نمک را توصیه کند.
علاوه بر این راهنمای AHA توصیه میکند که از خوردنیها و نوشیدنیهای زیر اجتناب کنید چون ممکن است خطری برای سلامت قلب باشند:
- غذاهای دارای قند افزوده مانند شیرینی ها، کیک ها، بیسکویت ها، غلات، شیرینی ها، سس ها و شربت ها
- غذاهای فرآوری شده و تنقلات که ممکن است حاوی مقادیر زیادی قند، چربی و نمک باشند.
- مشروبات الکلی، در صورت وجود، از جمله آبجو، شراب، و الکل
- نوشیدنی های شیرین و نوشابه های گازدار
- گوشت قرمز و فرآوری شده و مرغ با پوست
- لبنیات پرچرب مانند شیر، پنیر و ماست
- غذاهای حاوی مقادیر بالاتر نمک
بهبودی پس از جراحی چقدر طول می کشد؟
به گفته سرویس بهداشت ملی بریتانیا (NHS)، فردی که تحت تعویض دریچه آئورت قرار می گیرد معمولاً حدود یک هفته در بیمارستان می ماند.
به همین ترتیب سایر منابع اشاره می کنند که پس از جراحی قلب باز، فرد در ICU از خواب بیدار می شود و تا 2 روز در آنجا برای مشاهده باقی می ماند.
سپس تا 5 روز به واحد جراحی معمولی مراجعه خواهند کرد.
پس از جراحی استخوان سینه معمولاً در 6 تا 8 هفته بهبود می یابد اما ممکن است 2 تا 3 ماه طول بکشد تا فرد به طور کامل بهبود یابد.
سرعت بهبودی فرد ممکن است به عوامل مختلفی از جمله سلامت عمومی و سن بستگی داشته باشد. به این ترتیب ممکن است چندین ماه طول بکشد تا به فعالیت های معمول خود بازگردند.
داروهای مورد نیاز
یک بررسی Trusted نشان میدهد که افراد ممکن است پس از جراحی تعویض دریچه قلب نیاز به مصرف داروهای ضد انعقاد برای یک عمر یا مدت طولانی داشته باشند.
این می افزاید که اگر فردی از داروها به درستی استفاده نکند خونریزی یا لخته شدن خون ممکن است رخ دهد.
عدم استفاده صحیح از داروها 75 درصد از عوارض طولانی مدت پس از عمل را تشکیل می دهد.
ضد انعقادها داروهایی هستند که خون را رقیق کرده و از لخته شدن آن جلوگیری می کنند. داروهای ضد انعقاد رایج عبارتند از:
- وارفارین
- ریواروکسابان
- دابیگاتران
- apixaban
نکاتی برای کاهش بیشتر خطر مشکلات قلبی پس از جراحی
افراد باید داروهایی را که پزشکشان بعد از جراحی تجویز می کند مصرف کنند تا از عوارض بیشتر جلوگیری کنند.
آنها همچنین می توانند با انجام موارد زیر اطمینان حاصل کنند که به دستورالعمل های قلب سالم پایبند هستند:
- مدیریت وزن
- خوردن یک رژیم غذایی سالم
- فعال ماندن پس از بهبودی مناسب پس از جراحی
- در صورت لزوم از کشیدن سیگار، استنشاق دود ویپ و استنشاق دودهای موجود در محیط خودداری کنید.
اولین نشانه های مشکلات دریچه قلب چیست؟
با این حال افرادی که بیماری دریچه دارند ممکن است هرگز متوجه هیچ علامتی نشوند.
توجه به این نکته مهم است که علائم بیماری دریچه مانند درد قفسه سینه یا تپش قلب، خستگی، سبکی سر، غش، تنگی نفس و ورم مچ پا، پا یا شکم میتواند نشانهای از چندین بیماری باشد.
ممکن است علائم کمی داشته باشید یا هیچ علامتی نداشته باشید و مشکل شدید دریچه قلب داشته باشید یا ممکن است علائم قابل توجهی داشته باشید و مشکل دریچه قلب خفیف داشته باشید.
هنگامی که تشخیص را دریافت کردید پزشک مشکل را از نزدیک بررسی میکند داروهای خاصی (مانند مسدودکنندههای بتا) را برای کاهش علائم تجویز میکند یا برای تعویض دریچه جراحی دریچه قلب را برنامهریزی میکند.
متخصصان سلامت معمولاً به افراد توصیه می کنند که پس از عمل جراحی تعویض دریچه قلب هر چه زودتر غذا خوردن را از سر بگیرند.
با این حال جراحان ممکن است به بیماران توصیه کنند که غذاها و نوشیدنی های خاص مانند نمک، کافئین و الکل را محدود کنند.
راهنمای حفظ سلامت قلب خوردن یک رژیم غذایی کامل شامل پروتئینهای گیاهی و چربیهای سالم و پرهیز از چربیهای اشباع، قند افزوده و نمک اضافی را توصیه میکند.
علاوه بر این برای افراد توصیه می شود که وزن خود را مدیریت کنند فعالیت بدنی خود را حفظ کنند و از مصرف دخانیات و الکل خودداری کنند تا از سلامت طولانی مدت قلب خود حمایت کنند.
در حالی که مشکلات دریچه قلب ممکن است سالها قبل از ایجاد علائم وجود داشته باشد اگر خستگی غیرقابل توضیحی تپش قلب را تجربه میکنید یا اگر با فعالیتهای معمول دچار تنگی نفس هستید به پزشک خود اطلاع دهید.
اگر سابقه خانوادگی بیماری مادرزادی دریچه قلب دارید پزشک ممکن است معاینات منظم قلب را توصیه کند.
درمان بستگی به دریچه ای دارد که تحت تأثیر قرار می گیرد و چگونه تحت تأثیر قرار می گیرد. درمان می تواند علائم را کاهش دهد و جراحی برای جایگزینی دریچه آسیب دیده می تواند از آسیب بیشتر قلب جلوگیری کند.
طول عمر دریچه قلب بسته به نوع آن متفاوت است. دریچههای مکانیکی معمولاً مادامالعمر دوام دارند و به ندرت نیاز به تعویض مجدد پیدا میکنند اما بیمار باید تا پایان عمر داروی رقیقکننده خون مصرف کند.
در مقابل دریچههای بیولوژیکی (ساختهشده از بافت حیوانی یا انسانی) به طور متوسط بین ۱۰ تا ۲۰ سال عمر میکنند و احتمال نیاز به تعویض مجدد در افراد جوان تر بیشتر است در حالی که در بیماران مسن اغلب تا پایان عمر عملکرد مناسبی دارند.
با پیشرفت روشهای نوین مانند کاشت دریچه از راه عروق (TAVI) حتی در صورت فرسودگی دریچه بیولوژیک در بسیاری موارد میتوان بدون جراحی باز آن را تعویض کرد.
درباره دکتر رامین بقایی
دکتر رامین بقایی متخصص جراحی عمومی و فوق تخصص جراحی قلب و عروق (کودکان و بزرگسالان) میباشد.
آدرس: تهران – خیابان نلسون ماندلا (جردن)، بالاتر از تقاطع حقانی، خیابان پدیدار، پلاک ۶۲، طبقه سوم، واحد ۳۳
شماره تلفن: ۰۲۱۸۸۶۷۰۳۵۰
ایمیل: info @ dr-baghaei.com
اینستاگرام: dr.ramin.baghaei