پای دیابتی از دو راه ایجاد میشود:
1– نقش صدمه به اعصاب (نوروپاتی) در پای دیابتی
به طور عادی، اگر پای ما صدمه ببیند یا عفونتی به وجود بیاید، درد برای ما هشداری است تا برای شرایط خطر آماده باشیم و سریعتر به پزشک مراجعه کنیم. در دیابت اعصاب پا تحت تاثیر قرار میگیرد و درد کمتری در پاها احساس میشود. یعنی افراد دیابتی ممکن است درد ناشی از یک بریدگی کوچک یا تاول را، احساس نکنند.
احساس کرختی یا سوزن سوزن شدن میتواند نشان عدم خونرسانی کافی عضو باشد.
2– نقش سختی دیواره عروق (واسکولوپاتی) در پای دیابتی
– در دیابت، عروق پا نیز تحت تاثیر قرار میگیرند و سخت و تنگ میشوند. بنابراین حجم خون کمتری را به سمت پاها هدایت میکنند.
– از نشانههای اختلال در خونرسانی پا، سرد شدن، رنگ پریدگی و کبود شدن پاها خصوصا انگشتان است.
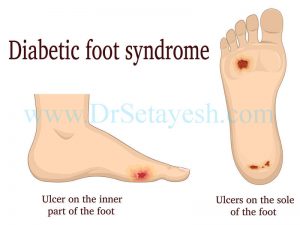
– بریدگیها اگر درمان نشوند، عفونت کرده و میتواند باعث سیاه شدن (گانگرن) پا شود. سیاه شدن پا ضایعهای است که در صورت عدم درمان منجر به قطع کردن پا میشود، تا آسیب به بخشهای بالاتر و سالمتر منتقل نشود.
در بیماران دیابتی که اعصاب و عروق با هم درگیرند، حتی زخمهای کوچک هم باید مهم تلقی شوند، چون ممکن است سریعا عفونت گسترش پیدا کرده و تمام طول پا و حتی کل بدن را درگیر کند.
– قرمزی، تعریق و داغ شدن پا از نشانههای عفونت هستند. وقتی خون کمتری به پا برسد، پا به اندازه کافی اکسیژن و غذا دریافت نمیکند و نمیتواند در مقابل عفونتها جنگیده و خوب ترمیم شود.
– مهمترین روش برای پیشگیری از آسیب پاها، حفظ سطح قند خون در محدوده طبیعی، تغذیه صحیح، ورزش و رعایت بهداشت فردی است.
اگر شما یک بیمار دیابتی هستید، حتما روزانه پاهایتان را معاینه کنید تا مشکلات کوچک را بیابید و اجازه ندهید به آسیبهای جدی تبدیل شود. با روشهای ساده شستوشو و درمانهای موضعی، میتوانید آنها را رفع کنید.
وقتی دیابت دارید پای شما چه می شود؟
این عمل عمدتا عملکرد حسی را تغییر می دهد ، باعث احساسات غیر طبیعی و بی حسی تدریجی می شود که ایجاد زخم (پای دیابتی) را تسهیل می کند. پای دیابتی یکی از عوارض شایع ، پرهزینه و شدید دیابت است.
چند بار دیابت باعث ایجاد زخم پا در بیماران دیابتی می شود؟
تحقیقات تخمین می زند که بروز زخم های پا در طول زندگی در جامعه دیابتی حدود 15% است و ممکن است به 25% نیز برسد. در دیابت ، اختلال عملکرد عصب محیطی را می توان با بیماری شریان محیطی (PAD) ترکیب کرد که باعث گردش خون ضعیف در اندام ها (آنژیوپاتی دیابتی) می شود.
پاهای دیابتی چگونه تحت تأثیر اختلال عملکرد عصب محیطی قرار می گیرند؟
به دلیل اختلال عملکرد پیشرفته عصب محیطی همراه با دیابت (نوروپاتی دیابتی) ، پاهای بیماران توانایی کمتری در احساس درد دارند. این بدان معنی است که آسیب های جزئی ممکن است برای مدتی کشف نشده باقی بمانند و از این رو ممکن است به یک زخم پای دیابتی با ضخامت کامل تبدیل شوند.
جلوگیری
پیشگیری از پای دیابتی ممکن است شامل بهینه سازی کنترل متابولیسم از طریق تنظیم سطح گلوکز خون باشد. شناسایی و غربالگری افراد در معرض خطر ابتلا به زخم پای دیابتی ، به ویژه افرادی که دارای نوروپاتی بدون درد پیشرفته هستند. و آموزش بیمار به منظور ارتقا خودآزمایی پا و دانش مراقبت از پا. به بیماران به طور روزمره آموزش داده می شود که پاهای خود را از نظر هیپرکراتوز ، عفونت قارچی ، ضایعات پوستی و تغییر شکل پا بازرسی کنند. کنترل کفش نیز مهم است زیرا ضربه مکرر ناشی از کفش تنگ می تواند یک عامل محرک باشد ، به ویژه در مواردی که نوروپاتی محیطی وجود دارد. شواهد محدود هستند که دوره های آموزش کم کیفیت بیمار تأثیر پیشگیرانه طولانی مدت دارند. یک کار اخیر با هدف بررسی کامل بودن آنها از نظر پیشرفت در عمل بالینی ، پیشرفت در فن آوری و تغییر در ساختار فرهنگی اجتماعی ، به طور انتقادی رهنمودهای غربالگری پا را ارزیابی کرده است. این کار به وضوح نشان داد که محدودیت های دستورالعمل های موجود و کمبود شواهدی که دستورالعمل ها بر اساس آنها ساخته شده اند ، مسئول شکاف های فعلی بین دستورالعمل ها ، عملکرد بالینی استاندارد و ایجاد عوارض هستند. برای توسعه توصیه های استاندارد و اقدامات بالینی روزمره ، توجه بیشتر به هر دو محدودیت دستورالعمل ها و شواهد اساسی ضروری خواهد بود.
درمان
درمان زخم پای دیابتی می تواند چالش برانگیز و طولانی باشد. ممکن است شامل وسایل ارتوپدی ، جراحی و داروهای ضد میکروبی و پانسمان موضعی باشد.
بیشتر عفونت های پای دیابتی (DFI) نیاز به درمان با آنتی بیوتیک های سیستمیک دارند. انتخاب روش درمان آنتی بیوتیکی اولیه به عوامل مختلفی از جمله شدت عفونت ، اینکه آیا بیمار درمان آنتی بیوتیکی دیگری برای آن دریافت کرده است یا خیر و اینکه آیا عفونت توسط میکرو ارگانیسم ایجاد شده است که به مقاومت در برابر معمول مشهور است بستگی دارد آنتی بیوتیک (به عنوان مثال MRSA). هدف از آنتی بیوتیک درمانی جلوگیری از عفونت و اطمینان از شیوع آن نیست.
مشخص نیست که آیا آنتی بیوتیک خاصی برای بهبود عفونت یا جلوگیری از قطع عضو بهتر از هر آنتی بیوتیک دیگری است. یک آزمایش نشان داد که ارتاپنم با وانکومایسین یا بدون آن برای حل DFI ها موثرتر از تیگسیکلین است. همچنین به طور کلی مشخص نیست که آیا آنتی بیوتیک های مختلف با عوارض جانبی بیشتر یا کمتر همراه هستند.
با این حال توصیه می شود آنتی بیوتیک های مورد استفاده برای درمان زخم پای دیابتی پس از کشت بافت عمیق زخم استفاده شود. کشت بافت و نه کشت سواب چرک باید انجام شود. برای جلوگیری از ظهور مقاومت دارویی ، باید از آنتی بیوتیک ها در دوزهای مناسب استفاده شود. مشخص نیست که آیا آنتی بیوتیک های محلی نتایج را پس از جراحی بهبود می بخشند یا خیر.
نکات قابل توجه در انتخاب کفش و جوراب:
– همواره کفش مناسب که اندازه پایتان است، بپوشید و همیشه بعدازظهرها برای خرید کفش اقدام کنید.
– پنجه کفش باید طوری باشد که انگشتان پا به راحتی حرکت کنند.
– هرگز کفشی که قسمت پنجه و پاشنه آن باز است، نپوشید.
– جوراب تمیز نخی به پا کنید و هر روز آنها را عوض نمایید.
– از پوشیدن جورابهای سفت و کشی اجتناب کنید.
– هرگز با پای برهنه راه نروید.
– قبل از به پا کردن کفش، داخل آن را نگاه کنید. سنگریزهها، بند پاره کفش و ناخنهای بلند میتوانند تبدیل به نقاط فشاری شده و منجر به التهاب و عفونت شوند.
– تب و لرز نشانه عفونت است در صورت مشاهده، سریعا با پزشک یا پرستار خود در میان بگذارید. عفونتهای کوچک با رعایت بهداشت روزانه و مراقبتهای ساده و آنتیبیوتیکهای تجویز شده توسط پزشک قابل درمان هستند. ولی اگر درمان به هر دلیلی به تاخیر بیفتد، عفونت وسعت یافته و حتی میتواند تا استخوانهای پا نیز برسد و احتیاج به جراحی پیدا کند.
– رعایت بهداشت پاها شامل مراقبت روزانه، پوشش مناسب و جلوگیری از زخم شدن و صدمه پا و ویزیت منظم توسط پزشک است.
- ۰ ۰
- ۰ نظر